Ειδικές υπηρεσίες από
το ανδρολογικο εργαστήριο
Η εξέταση του σπέρματος (σπέρματος) ειναι ένα σημαντικό
διαγνωστικό βήμα, το οποίο είναι κρίσιμο για την περαιτέρω πορεία της θεραπείας της γονιμότητας και του σχεδιασμού της ατομικής θεραπείας. Ως εκ τούτου, η προετοιμασία τεκμηριωμένων σπερματοζωαρίων καθώς και η αποτελεσματική επεξεργασία και αξιολόγηση του σπέρματος στο πλαίσιο της θεραπείας της γονιμότητας είναι ύψιστης σημασίας. Μια άλλη εστίαση του ανδρολογικού εργαστηρίου είναι η κατάψυξη των
σπερματοζωάριων ή ακόμα και καταψυχη του ορχικόυ ιστου και αποθήκευση σε υγρό άζωτο (κρυοσυντήρηση σπέρματος ή ιστού όρχεων).
Τεχνικος εξοπλισμός και εξειδικευμενο προσωπικο
Στο εξειδικευμένο εργαστήριο μας έχουμε τη δυνατότητα να καθορίσουμε μια ολόκληρη σειρά από ανδρολογικές έρευνες όσο το δυνατόν γρηγορότερα για εσάς. Χάρη στον σύγχρονο εξοπλισμό μας έχουμε τα περισσότερα αποτελέσματα την ίδια μέρα. Οι εξετάσεις πραγματοποιούνται από εξειδικευμένους υπαλλήλους μας. Η αξιολόγηση και η αξιολόγηση των αποτελεσμάτων πραγματοποιούνται άμεσα από έμπειρους εξειδικευμένους γιατρούς μας απευθείας στο Κέντρο Γονιμότητας. Στη λεπτομερή συνομιλία με εσάς ή τον ασθενή μπορεί έτσι να στοχεύσετε να ξεκινήσετε με την καλύτερη δυνατή θεραπεία. Για ειδικές ερωτήσεις, έχουμε επιπλέον ειδικούς συνεργάτες ουρολογικής / ορολογικής συνεργασίας. Τα γρήγορα αποτελέσματα εγγυώνται τη βέλτιστη φροντίδα και υποστηρίζουν τις σχετικές με τη θεραπεία αποφάσεις πριν, κατά τη διάρκεια και μετά από κάθε θεραπεία. Έτσι, μπορούμε να ανταποκριθούμε γρήγορα και με ακρίβεια σε κάθε ανωμαλίες. Η πολιτική απορρήτου, όπως συμβαίνει με όλες τις συνομιλίες και τις θεραπείες μαζί σας, έχει την υψηλότερη προτεραιότητα για την προστασία του απορρήτου σας.
Το διαγνωστικό σπερματοδιαγραμμα
Το πρώτο βήμα στην αξιολόγηση της ανδρικής γονιμότητας είναι μια μελέτη του σπερματικού υγρού, που εξεταζεται μετα την εκσπερμάτωση. Η αξιολογηση λαμβάνει χώρα μετά από 2-5 ημέρες αποχής κατοπιν αυνανισμό με έγκαιρη ανάλυση στο εργαστήριο.
Λόγω βιολογικών διακυμάνσεων, συνιστάται η διεξαγωγή τουλάχιστον δύο εξετάσεων σπέρματος σε διαστήματα 8-12 εβδομάδων. Η ανάλυση διεξάγεται σύμφωνα με τις κατευθυντήριες γραμμές του Παγκόσμιου Οργανισμού Υγείας (WHO), η τυποποιημένη συγκέντρωση (ποσότητα) των σπερματοζωαρίων κατά την εκσπερμάτιση, να αξιολογηθεί η κινητικότητα (Μotility) και εμφάνιση (Morphology) και άλλα χαρακτηρισtικα. Μετά την επανεπεξεργασία της εκσπερμάτωσης μέσω φυγοκέντρησης, εκτελείται μια νέα ανάλυση για να σας δώσει μια κατάλληλη σύσταση θεραπείας.
Το θεραπευτικό σπερματοδιαγραμμα
Το θεραπευτικό σπερματοδιαγραμμα επίσης αναλύεται με συγκέντρωση, κινητικότητα και μορφολογία. Ωστόσο, ιδιαίτερη προσοχή δίνεται στην προετοιμασία του δείγματος προκειμένου να επιτευχθούν τα καλύτερα αποτελέσματα για τη θεραπεία που λαμβάνει χώρα αυτή την ημέρα.
Εξέταση της ζωτικότητας
Εάν η κινητικότητα ενός δείγματος σπέρματος είναι δυνατόν, με χρώση με ένα διάλυμα ηωσίνης, να διαπιστωθεί αν τα σπερματοζωάρια είναι ζωντανά. Επειδή ένα ακίνητο σπέρμα δεν πρέπει να είναι νεκρό! Συνεπώς, μπορεί να χρησιμοποιηθεί για θεραπεία γονιμότητας. Εάν το ποσοστό των νεκρών (χρωματισμένων) σπερματοζωαρίων ενός νεοσύστατου δείγματος (με χρόνο αποχής 2 έως 5 ημερών) είναι υψηλότερο από εκείνο του ζώντος σπέρματος, προτείνουμε μια ουρολογική εξέταση για να αποκλειστεί η φλεγμονή ή η επιδιδυμική ασθένεια.
MAR (αντίδραση μικτής αντιγλοβουλίνης)
Η σπέρμα είναι “ξένα σώματα” για το ανοσοποιητικό σύστημα των ανδρών. Επομένως, σχηματίζονται ξεχωριστά από όλα τα άλλα (ειδικά το αίμα) και μεταφέρονται μέσω του σώματος. Εάν ο διαχωρισμός αυτός καταργηθεί εξαιτίας τραυματισμού, λοίμωξης ή άλλου τραύματος, θα υπάρξει αντίδραση αντισώματος που μπορεί να «συγκολλήσει» το σπέρμα ή ακόμη και να βλάψει το DNA του σπέρματος με διάφορους τρόπους. Σε αυτές τις αντισυμμετρήσεις, τα αντισώματα μπορούν να δοκιμαστούν και να προσαρμόσουν τη θεραπεία στο επιθυμητό παιδί σε θετικό εύρημα.
Μικροβιολογική εξέταση του σπερμάτος
Για να αποφευχθεί μια πιθανή μόλυνση με μύκητες ή βακτήρια (επίσης χλαμύδια), που μπορεί να είναι είτε με ή χωρίς συμπτώματα, το σπερμα μπορεί να εξεταστεί μικροβιολογικά. Εάν είναι θετική, συνιστάται θεραπεία με αντιβιοτικά.
Εργαστηριακά εξεταση του σπεραματος
Το σπέρμα είναι δύσκολο ή ακίνητο στο σχηματισμό τους. Μόνο κατά το πέρασμα μέσω της επιδιδυμίδας και του Vas deferens, πέρα από τον προστάτη, γίνεται
με την προσθήκη διαφόρων εκκρίσεων (που σχηματίζουν το σπερματικό υγρό) και
διάφορες ουσίες (μικροθρεπτικά συστατικά, ιχνοστοιχεία κ.λπ.) στις εκκρίσεις
κινητά. Λόγω της μικρότερης συγκέντρωσης ή της έλλειψης αυτών των ουσιών
μπορεί να ελέγξει τη λειτουργία του παρεμβαλλόμενου οργάνου ή αδένα
και ενδεχομένως αντιμετωπίζονται.
DFI (δείκτης κατακερματισμού DNA)
Ακόμα και το σπέρμα είναι “εύθραυστο”. Το κύριο καθήκον ενός σπέρματος είναι να μεταφέρει το DNA με την γενετική πληροφορία, η οποία βρίσκεται στο κεφάλι του σπέρματος, στο ωοκύτταρο. Για το σκοπό αυτό, το σπέρμα λαμβάνει κανονικά διάφορες θρεπτικές ουσίες και ένζυμα για τον τρόπο. Ωστόσο, παραμένει ασαφές αν το DNA είναι υγιές ή φτάνει με ασφάλεια. Λόγω διαφόρων αιτιών, το DNA μπορεί να «σπάσει», δηλαδή να είναι παρόν σε θραύσματα ή να «σπάει» στο δρόμο προς το αυγό. Αυτό μειώνει την πιθανότητα εγκυμοσύνης ή αυξάνει τον κίνδυνο αποβολής. Με τον καθορισμό της Fragmentationsrate των σπερματοζωαρίων, για παράδειγμα, μπορεί σε σχέση με την ανάλυση του σπέρματος, θεραπείες που είναι απίθανο να είναι επιτυχής, πρέπει να εξαιρεθούν από την αρχή, με υψηλό αριθμό των σπερματοζωαρίων, η οποία κομμάτι στο δρόμο για το αυγό, ο τρόπος που πρέπει να «μειωθεί» , Έρευνες έχουν δείξει ότι οι άνδρες μπορούν να μειώσουν τον δείκτη κατάτμησης του σπέρματος τους διατηρώντας έναν υγιεινό τρόπο ζωής με αρκετή άσκηση και ισορροπημένη διατροφή.
PICSI® – Φυσιολογική ενδοκυτταροπλασματική ένεση σπέρματος
Οι άνδρες με χαμηλό αριθμό σπερματοζωαρίων έχουν συχνά σπέρμα από κατεστραμμένο DNA. Στη συνέχεια, συνήθως απαιτείται θεραπεία ICSI. Αυτά τα ακατάλληλα σπερματοζωάρια με εξασθενημένη ανάπτυξη και βλάβες στο DNA μπορεί να φαίνονται φυσιολογικά και υγιή. Ωστόσο, η επιλογή τους για γονιμοποίηση μπορεί να οδηγήσει σε έμβρυο χαμηλής ποιότητας και απώλεια εγκυμοσύνης, χαμηλά ποσοστά γονιμοποίησης ή έλλειψη γονιμοποίησης. Στο PICSI, η επιλογή του σπέρματος για έγχυση στο ωοκύτταρο δεν βασίζεται κυρίως στην εμφάνιση (μορφολογία), αλλά στη βιοχημική του ωριμότητα.
Το πλήρως ωριμασμένο σπέρμα διαθέτει αισθητήρες (υποδοχείς) στα κεφάλια τους για υαλουρονικό οξύ (υαλουράνη), το οποίο αποτελεί αναπόσπαστο τμήμα του κελύφους αυγών (zona pellucida). Το PICSI χρησιμοποιεί ειδικά κελύφη επικαλυμμένα με υαλουρονάνη για να «δεσμεύσουν» το ώριμο σπέρμα ενώ το ανώριμο σπέρμα συνεχίζει να κολυμπάει. Σε ένα δεύτερο στάδιο, το δεσμευμένο σπέρμα αξιολογείται για τη μορφολογία του και το καλύτερο που χρησιμοποιείται για την έγχυση στο αυγό. Μελέτες δείχνουν ότι αυτά τα σπερματοζωάρια τείνουν να μην έχουν καμία ή λιγότερη βλάβη στο DNA και επομένως μπορούν να οδηγήσουν σε υψηλότερη γονιμοποίηση και ποσοστό εγκυμοσύνης.
Κρυοσυντήρηση του σπέρματος
Η τεχνική της κρυοσυντήρησης των σπερματοζωαρίων ήταν μια καθιερωμένη πρακτική εδώ και πολλά χρόνια. Αυτά τα κύτταρα σπέρματος καταψύχονται σε υγρό άζωτο στους -196 βαθμούς Κελσίου και αποθηκεύονται. Τα κύτταρα σπέρματος μπορούν να αποθηκεύονται επ ‘αόριστον κάτω από αυτές τις συνθήκες αποθήκευσης. Υποβάλλοντας πολλαπλές δωρεές σπέρματος για δυσκολίες διανομής ή σε πολύ χαμηλές συγκεντρώσεις σπόρων ή πριν από μια ενδεχομένως γεννητικών-κυττάρου-βλάπτουν χημειοθεραπεία ή ακτινοβολία, είναι δυνατόν να δημιουργήσει ένα λεγόμενο depot. Σε περίπτωση που μετά από τη θεραπεία με σπερματοζωάρια δεν παράγονται περισσότερα σπερματοζωάρια, μπορούν να πέσουν πίσω σε αυτή την αποθήκη και με τη βοήθεια μέτρων τεχνητής γονιμοποίησης, μιας υπάρχουσας επιθυμίας να αποκτήσουν παιδιά.
Ειδικά στον καρκίνο των όρχεων, αλλά και στις λευχαιμίες και τα λεμφώματα βρίσκεται στην εκσπερμάτιση συχνά ακόμη και πριν από τη θεραπεία, μια περιορισμένη γονιμότητα. Ακόμη και σε αυτές τις περιπτώσεις, η δημιουργία αποθήκης κυττάρων σπέρματος έχει νόημα, επειδή υπάρχουν ακόμη αρκετά σπερματοζωάρια διαθέσιμα για τεχνητή σπερματέγχυση. Εκτός από τη χημειοθεραπεία και την ακτινοθεραπεία, η γονιμότητα μπορεί επίσης να επηρεαστεί από τη χειρουργική επέμβαση. Ως μέρος απομάκρυνσης λεμφαδένων στην περιοχή της μικρής λεκάνης, για παράδειγμα σε εγχειρήσεις όγκων όρχεων, μπορεί σε σπάνιες περιπτώσεις, ακόμη και με ήπια χειρουργικές τεχνικές, να βλάψουν τα νεύρα που ελέγχουν την εκσπερμάτιση. Οι χειρουργικές επεμβάσεις στον προστάτη ή στην κύστη μπορεί επίσης να επηρεάσουν την εκσπερμάτιση. Σε αυτή την περίπτωση, ο ιστός των όρχεων θα μπορούσε να αφαιρεθεί χειρουργικά και να αποθηκευτεί κατεψυγμένος σε υγρό άζωτο για να πραγματοποιήσει μια τεχνητή γονιμοποίηση σε περίπτωση νεότερης βρεφικής ηλικίας με απομονωμένο σπέρμα.
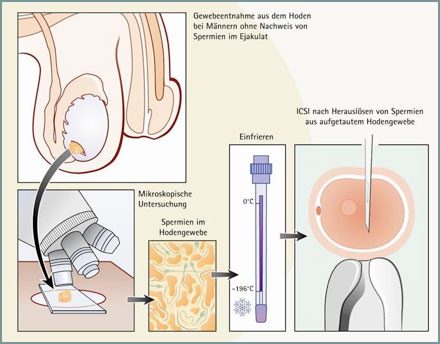
Αζωοσπερμία (MESA / TESE) – Kρυοσυντηρηση σπέρματος από τον ιστό των όρχεων (TESE)
Για τους άνδρες που δεν έχουν σπερματοζωάρια ή που δεν μπορούν να εκσπερματοσουν, η TESE (εξαγωγή σπέρματος όρχεων) είναι μια καλά εδραιωμένη επιλογή θεραπείας. Το TESE είναι μια συλλογή σπερματοζωαρίων από τον ιστό των όρχεων. Κατά τη διάρκεια μιας μικρης επεμβασης, πολλά μικρά δείγματα ιστού αφαιρούνται χειρουργικά από τους όρχεις υπό αναισθησία και κατόπιν καταψύχονται σε υγρό άζωτο και αποθηκεύονται. Στην περαιτέρω πορεία της θεραπείας γονιμότητας μπορεί να ληφθεί σπέρμα από την απόψυξη των δειγμάτων. Αυτή η μέθοδος έχει χρησιμοποιηθεί για πολλά χρόνια, αλλά η πιθανότητα επιτυχίας εξαρτάται από το αν υπάρχουν αρκετά γόνιμα σπερματοζωάρια στον ιστό των όρχεων κατά τη στιγμή της κατάψυξης. Αυτό θα αναλυθεί αμέσως μετά τη δειγματοληψία των ιστών. Από αυτά τα σπερματοζωάρια μπορεί να πραγματοποιηθεί αργότερα, τεχνητή σπερματέγχυση.