Специальные услуги
андрологической
лаборатории
Обследование сперматозоидов (сперматозоидов) человека является важным диагностическим шагом, который имеет решающее значение для дальнейшего лечения бесплодия и планирования индивидуального лечения. Поэтому подготовка хорошо изученных спермиограмм, а также эффективная обработка и оценка спермы в контексте лечения бесплодия имеют первостепенное значение. Еще одним направлением деятельности андрологической лаборатории является замораживание сперматозоидов или тканей яичка и хранение в жидком азоте (криоконсервирование спермы или ткани яичка).
Аппаратное и кадровое оборудование
В собственной лаборатории мы имеем возможность в кратчайшие сроки определить для Вас весь спектр андрологических исследований. Благодаря нашему современному оборудованию мы добиваемся наибольших результатов в тот же день. Обследования проводятся нашим квалифицированным персоналом. Результаты исследования и оценка результатов оперативно выполняются нашими опытными специалистами непосредственно в клинике репродукции. В ходе подробного обсуждения с вами или пациентом мы можем начать с самого лучшего возможного лечения. Для решения особых вопросов в нашем распоряжении также имеются квалифицированные партнеры по урологическому/андрологическому сотрудничеству. Быстрые результаты гарантируют оптимальный уход и поддержку терапевтических решений до, во время и после каждого курса лечения. Это позволяет нам быстро и точно реагировать на любые отклонения. Как и при любых обсуждениях и процедурах с вами, защита данных имеет наивысший приоритет в целях защиты вашей конфиденциальности.
Диагностическая спермиограмма
Первым шагом в оценке плодовитости мужчины является исследование семенной жидкости, также известной как эякулят. Сбор производится через 2-5 дней после воздержания путем мастурбации с своевременным проведением анализа в лаборатории, поэтому сбор должен проводиться в помещении донорского кабинета центра репродукции. В связи с биологическими колебаниями рекомендуется проводить не менее двух исследований спермы каждые 8-12 недель. Анализ проводится в соответствии с рекомендациями Всемирной организации здравоохранения (ВОЗ), согласно которым концентрация (количество) спермы в эякуляте, ее подвижность (подвижность) и внешний вид (морфолия) и другие характеристики оцениваются стандартизированным образом. После обработки эякулята центрифугой проводится новый анализ, чтобы дать вам адекватную терапевтическую рекомендацию.
Терапевтическая спермиограмм
Терапевтическая спермиограмма также анализирует концентрацию, подвижность и морфологию. Однако особое внимание уделяется вопросам подготовки пробы для достижения наилучших результатов в терапии в этот день.
Изучение жизнеспособности
Если подвижность сперматозоида снижается или ни один из сперматозоидов не движется, можно узнать, жив ли он, окрасив его раствором эозина. Потому что неподвижный сперматозоид не обязательно должен быть мертв! И поэтому может быть использован для лечения бесплодия. Если процент фактически мертвых (окрашенных) сперматозоидов свежевыбранного образца (с периодом воздержания от 2 до 5 дней) выше, чем у живых сперматозоидов, мы рекомендуем урологическое обследование для исключения воспаления или заболевания эпидидимиса.
MAR (смешанная антиглобулиновая реакция)
Сперматозоиды являются “инородными телами” для мужской иммунной системы. Поэтому они образуются отдельно от всех остальных (особенно крови) и транспортируются через тело. Если это разделение обратное из-за травмы, инфекции или другой травмы, происходит реакция антител, которая может привести к “скоплению” сперматозоидов или даже повреждению ДНК сперматозоидов различными способами. Эти антитела спермы могут быть протестированы, и если результаты окажутся положительными, терапия может быть адаптирована.
Микробиологическое исследование эякулята
Для того чтобы исключить возможность заражения грибком или бактериями (также хламидиями), которые могут развиваться как с симптомами, так и без них, эякулят можно исследовать микробиологически. Если результаты положительны, рекомендуется антибиотикотерапия.
Лабораторный химический анализ эякулята
Сперматозоиды едва подвижны или неподвижны во время образования. Только при их прохождении через эпидидидимис и сперматозоид, мимо простаты, они становятся подвижными в секреции путем добавления различных веществ (микроэлементов, микроэлементов и т.д.). Более низкая концентрация или отсутствие этих веществ может быть использована для тестирования и, возможно, лечения функционирования органа или железы, содержащих сперму.
DFI (индекс фрагментации ДНК)
Сперматозоиды также являются “хрупкими”. Основная задача сперматозоидов заключается в переносе ДНК с генетической информацией, находящейся в голове сперматозоида, в клетку яйцеклетки. Для этого сперматозоиды обычно снабжаются различными питательными веществами и ферментами для этого пути. Однако остается неясным, цела ДНК или нет. По разным причинам ДНК может быть “сломана”, т.е. она присутствует фрагментами или может “разбиться” на пути к яйцеклетке. Это снижает вероятность беременности или увеличивает риск выкидыша. Определяя частоту фрагментации спермы в связи со спермиограммой, менее перспективные методы лечения могут быть исключены с самого начала, например, в случае большого количества сперматозоидов, фрагменты которых по пути к яйцеклетке должны быть “укорочены”. Исследования показали, что мужчины могут снизить показатель фрагментации спермы, поддерживая здоровый образ жизни при достаточной физической нагрузке и сбалансированном питании.
PICSI®
У мужчин с низким количеством сперматозоидов часто встречаются сперматозоиды с поврежденной ДНК. В таких случаях обычно требуется лечение с помощью ICSI. Эти непригодные сперматозоиды с нарушением развития и повреждением ДНК могут выглядеть нормально и здоровыми. Однако, если они выбраны для оплодотворения, это может привести к ухудшению качества эмбрионов и потере беременности, низкой скорости оплодотворения или невозможности оплодотворения. В PICSI отбор спермы для инъекций в яйцеклетку осуществляется не столько по внешнему виду (морфологии), сколько по степени их биохимической зрелости.
Полностью созревшие сперматозоиды имеют на голове сенсоры (рецепторы) для гиалуроновой кислоты (гиалуран), которая является незаменимым компонентом оболочки яйцеклетки (zona pellucida). PICSI проводится с помощью специальных раковин, покрытых гиалороновым гелем, к которым “прикрепляются” зрелые сперматозоиды, в то время как незрелые сперматозоиды продолжают плавать. На втором этапе связанные сперматозоиды оцениваются в соответствии с их морфологией и наилучшим образом используются для инъекций в яйцеклетку. Исследования показывают, что эти сперматозоиды имеют тенденцию иметь не меньше или меньше повреждений ДНК и поэтому могут привести к более высокому уровню оплодотворения и беременности..
Криоконсервация спермы из эякулята
Методика криоконсервации спермы является общепринятой на протяжении многих лет. Сперматозоиды замораживаются и хранятся в жидком азоте при температуре -196 градусов Цельсия. При таких условиях хранения срок хранения сперматозоидов практически неограничен. Можно создать так называемое хранилище сперматозоидов, пожертвовав нескольких доноров сперматозоидов в случае затруднений при доставке или очень низкой концентрации сперматозоидов или перед потенциально вредной для зародышей химио- или радиотерапией. В случае, если после завершения терапии собственная сперма не вырабатывается, это отделение может быть использовано и с помощью искусственного осеменения может быть реализовано существующее желание зачатия.
Особенно при раке яичек, но также и при лейкемии и лимфомах, ограниченная фертильность часто встречается в эякуляте еще до начала лечения. Даже в этих случаях имеет смысл создать резерв спермы, так как спермы обычно еще достаточно для искусственного осеменения. Помимо химиотерапии и радиотерапии, хирургическое вмешательство может привести к снижению фертильности. В рамках удаления лимфатического узла в области малого таза, например, при операциях на опухолях яичек, повреждение нервов, контролирующих эякуляцию, может также происходить в редких случаях при щадящих хирургических методах. Операции на простате или мочевом пузыре также могут ухудшить способность к эякуляции. В этом случае ткань яичка может быть хирургически удалена и храниться в глубокой заморозке в жидком азоте с целью проведения искусственного осеменения изолированной спермой, если пациент впоследствии захочет иметь детей.
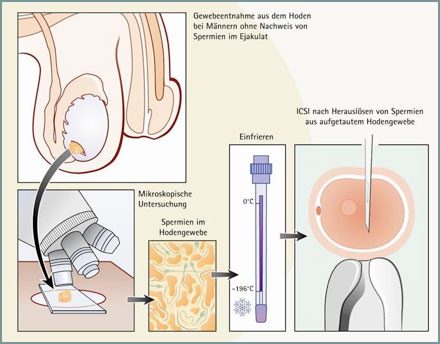
Азооспермия (MESA/TESE) – Замораживание спермы из тканей яичек (TESE)
TESE (экстракция спермы яичек) – это хорошо зарекомендовавший себя метод лечения для мужчин, у которых нет спермы в эякуляте или для которых эякуляция невозможна. TESE – это экстракция спермы из тканей яичек. В амбулаторных условиях несколько небольших образцов тканей хирургическим путем отбираются из яичек под анестезией, а затем замораживаются и хранятся в жидком азоте. В ходе дальнейшего лечения бесплодия сперматозоидов может быть получена из этих образцов после их оттаивания. Этот метод используется уже много лет, но вероятность успеха зависит от того, достаточно ли в яичках в момент замораживания находится плодородная сперматозоидов. Это анализируется сразу же после удаления тканей. Искусственное осеменение может быть проведено с помощью этих сперматозоидов в более поздний период времени.