Besondere Leistungen
aus dem
andrologischen Labor
Die Untersuchung der Samenzellen (Spermien) ist ein zentraler Bestandteil der Fruchtbarkeitsdiagnostik beim Mann.
Sie spielt eine entscheidende Rolle bei der individuellen Planung der Kinderwunschbehandlung und liefert wichtige Hinweise auf mögliche Ursachen eines unerfüllten Kinderwunschs. In unserem andrologischen Labor führen wir fundierte Spermiogramme nach aktuellen Standards durch und analysieren die Qualität der Spermien im Hinblick auf Anzahl, Beweglichkeit und Morphologie.
Die gezielte Aufbereitung der Spermien ist ein wichtiger Schritt zur Vorbereitung auf eine assistierte Befruchtung, beispielsweise im Rahmen einer IVF- oder ICSI-Behandlung. Ein weiterer Schwerpunkt unseres Labors ist die Kryokonservierung: das Einfrieren und die fachgerechte Lagerung von Spermien oder Hodengewebe in flüssigem Stickstoff.
Diese Methode kommt unter anderem bei bevorstehenden medizinischen Behandlungen wie einer Chemotherapie zum Einsatz oder dient der vorsorglichen Fruchtbarkeitserhaltung.
Apparative und personelle Ausstattung im Kinderwunschzentrum
In unserem modernen, praxiseigenen Labor können wir eine Vielzahl andrologischer Untersuchungen schnell und zuverlässig durchführen. Durch unsere hochwertige apparative Ausstattung liegen viele Ergebnisse bereits am selben Tag vor – ein entscheidender Vorteil bei der Fruchtbarkeitsdiagnostik und der weiteren Behandlungsplanung bei unerfülltem Kinderwunsch.
Die Probenverarbeitung erfolgt durch erfahrene und speziell geschulte Mitarbeiter. Die anschließende Befundung übernehmen unsere Fachärztinnen und Fachärzte direkt im Kinderwunschzentrum, sodass wir in einem persönlichen Gespräch schnell auf die Ergebnisse eingehen und mit der individuell passenden Therapie beginnen können.
Bei komplexeren Fragestellungen arbeiten wir eng mit qualifizierten Kooperationspartnern aus der Urologie und Andrologie zusammen. Diese fachübergreifende Zusammenarbeit ermöglicht eine fundierte, auf Ihre Situation abgestimmte Diagnostik.
Unsere strukturierte Arbeitsweise gewährleistet rasche, präzise Ergebnisse – und somit eine optimale Unterstützung bei allen therapierelevanten Entscheidungen, vor, während und nach der Kinderwunschbehandlung.
Das diagnostische Spermiogramm – Grundlage der Fruchtbarkeitsdiagnostik beim Mann
Der erste Schritt zur Einschätzung der männlichen Fruchtbarkeit ist die Untersuchung des Ejakulats – auch Spermiogramm genannt. Diese Analyse liefert wichtige Informationen über die Zeugungsfähigkeit und ist ein zentraler Bestandteil der kinderwunschbezogenen Diagnostik.
Die Probengewinnung erfolgt nach einer Abstinenzzeit von 2 bis 5 Tagen durch Masturbation. Da das Ejakulat innerhalb kurzer Zeit analysiert werden muss, sollte die Abgabe idealerweise direkt im Spenderaum unseres Kinderwunschzentrums erfolgen.
Da es zu natürlichen biologischen Schwankungen kommen kann, empfehlen wir zur Absicherung der Ergebnisse mindestens zwei Spermaanalysen im Abstand von 8 bis 12 Wochen.
Die Untersuchung erfolgt nach den aktuellen Richtlinien der Weltgesundheitsorganisation (WHO). Dabei werden folgende Parameter standardisiert beurteilt:
- Konzentration der Spermien (Anzahl pro Milliliter)
- Beweglichkeit der Spermien (Motilität)
- Aussehen der Spermien (Morphologie)
- weitere funktionelle und morphologische Charakteristika
Nach der Erstbewertung wird das Ejakulat mithilfe von Zentrifugation aufbereitet und erneut analysiert. Diese differenzierte Betrachtung bildet die Basis für eine gezielte und individuell abgestimmte Therapieempfehlung im Rahmen der Kinderwunschbehandlung.
Das therapeutische Spermiogramm – gezielte Analyse vor der Behandlung
Im Rahmen einer konkreten Kinderwunschtherapie – z. B. einer Insemination, IVF oder ICSI – führen wir ein sogenanntes therapeutisches Spermiogramm durch.
Auch hier werden Konzentration, Beweglichkeit und Morphologie der Spermien analysiert. Der Fokus liegt jedoch auf der gezielten Aufbereitung der Probe, um am Tag der Behandlung die bestmöglichen Ergebnisse zu erzielen. Ziel ist es, die leistungsfähigsten Spermien für die Befruchtung zu selektieren und somit die Erfolgschancen der Behandlung zu maximieren.
Diese hochpräzise Aufarbeitung erfolgt unmittelbar vor der Anwendung, abgestimmt auf das jeweilige medizinische Verfahren.
Untersuchung der Spermienvitalität – wenn sich kein Spermium bewegt
Wenn bei einer Spermauntersuchung festgestellt wird, dass sich die Spermien kaum oder gar nicht bewegen (eingeschränkte Motilität), bedeutet das nicht automatisch, dass sie nicht lebensfähig sind. Denn: Ein unbewegliches Spermium ist nicht zwangsläufig tot – es kann durchaus lebendig und damit für eine Kinderwunschbehandlung geeignet sein.
Um dies genau zu beurteilen, führen wir eine sogenannte Vitalitätsfärbung mit Eosin-Lösung durch. Diese labormedizinische Methode hilft zu unterscheiden, welche Spermien tatsächlich abgestorben sind und welche lediglich unbeweglich, aber noch lebendig sind.
Liegt der Anteil der toten (angefärbten) Spermien in einer frisch gewonnenen Probe – bei empfohlener Abstinenzzeit von 2 bis 5 Tagen – über dem Anteil der lebenden, sollte eine weiterführende urologische Abklärung erfolgen. In solchen Fällen prüfen wir in Zusammenarbeit mit Fachärzten, ob eine Entzündung oder Erkrankung der Nebenhoden vorliegt, die sich auf die Spermienqualität auswirken könnte.
Die Vitalitätsprüfung ist ein wichtiger Bestandteil der Fruchtbarkeitsdiagnostik beim Mann und kann entscheidend sein für den weiteren Verlauf einer Kinderwunschbehandlung.
MAR-Test: Nachweis von Antispermien-Antikörpern
Spermien werden vom männlichen Immunsystem als „Fremdkörper“ erkannt. Daher findet ihre Bildung unter Ausschluss des Immunsystems statt – getrennt von anderen Körperflüssigkeiten, insbesondere vom Blut. Normalerweise sorgt diese sogenannte Blut-Hoden-Schranke dafür, dass das Immunsystem keinen Kontakt zu den eigenen Spermien hat.
Kommt es jedoch durch eine Verletzung, Infektion, Operation oder andere Traumata zu einer Störung dieser Schutzbarriere, kann das Immunsystem beginnen, Antikörper gegen die eigenen Spermien zu bilden. Diese sogenannten Antispermien-Antikörper (ASA) können die Beweglichkeit der Spermien einschränken, ihre DNA schädigen oder ein Zusammenkleben der Spermien („Verklumpung“) verursachen – was die Fruchtbarkeit deutlich beeinträchtigen kann.
Mithilfe des MAR-Tests (Mixed Antiglobulin Reaction) lässt sich nachweisen, ob und in welchem Ausmaß solche Antikörper vorhanden sind. Ein positiver Befund ermöglicht eine gezielte Anpassung der weiteren Kinderwunschbehandlung, etwa durch spezielle Aufbereitungsmethoden oder die Wahl eines geeigneten assistierten Reproduktionsverfahrens (z. B. ICSI).
Mikrobiologische Untersuchung des Ejakulats – Ejakulatkultur
Infektionen im männlichen Genitaltrakt können die Spermienqualität und damit die Fruchtbarkeit negativ beeinflussen – selbst wenn keine spürbaren Symptome vorliegen. Um eine solche Infektion mit Bakterien oder Pilzen, z. B. mit Chlamydien, auszuschließen, bieten wir in unserem Kinderwunschzentrum eine gezielte mikrobiologische Untersuchung des Ejakulats an – die sogenannte Ejakulatkultur.
Diese Untersuchung zeigt, ob krankheitserregende Keime vorhanden sind, die eine stille Entzündung verursachen könnten. Ein positiver Befund kann beispielsweise auf eine bakterielle Prostatitis, eine Nebenhodenentzündung oder andere urogenitale Infektionen hinweisen.
In solchen Fällen erfolgt eine gezielte Antibiotikatherapie nach Resistenztestung, um die Infektion effektiv zu behandeln und die Bedingungen für eine erfolgreiche Kinderwunschbehandlung zu verbessern.
Laborchemische Untersuchungen des Ejakulats
Spermien sind bei ihrer Entstehung zunächst unbeweglich. Erst während ihres Weges durch den Nebenhoden und Samenleiter – unter Beteiligung von Prostata und Samenbläschen – werden sie durch spezielle Sekrete mit Mikronährstoffen, Enzymen und Spurenelementen angereichert und dadurch funktionsfähig. Diese Stoffe sind essenziell für die Beweglichkeit und Überlebensfähigkeit der Spermien.
Durch die Analyse der chemischen Zusammensetzung der Samenflüssigkeit lässt sich die Funktion der beteiligten Drüsen überprüfen. Eine verminderte Konzentration bestimmter Substanzen kann auf Störungen oder Entzündungen im Bereich der Prostata, Samenbläschen oder Nebenhoden hinweisen – und gegebenenfalls gezielt behandelt werden.
DFI – DNA-Fragmentationsindex der Spermien
Spermien wirken oft intakt, doch ihre DNA kann beschädigt sein – mit weitreichenden Folgen für die Fruchtbarkeit. Der sogenannte DNA-Fragmentationsindex (DFI) zeigt auf, wie viele Spermien eine zerbrochene oder instabile Erbinformation tragen. Eine hohe Fragmentationsrate kann die Chancen auf eine Schwangerschaft reduzieren oder das Risiko für Fehlgeburten erhöhen.
Die Ursachen für eine DNA-Schädigung sind vielfältig: oxidativer Stress, Hitze, Rauchen, Umweltgifte oder ein ungesunder Lebensstil. Durch die Analyse des DFI lassen sich weniger erfolgversprechende Behandlungswege (z. B. Insemination) frühzeitig ausschließen – und gezielt effektivere Verfahren wie ICSI in Betracht ziehen.
Studien zeigen, dass Männer durch einen gesunden Lebensstil, regelmäßige Bewegung und ausgewogene Ernährung die Qualität ihrer Spermien und damit den Fragmentationsindex positiv beeinflussen können.
PICSI® – Physiologische ICSI zur Auswahl reifer Spermien
Bei Männern mit niedriger Spermienzahl oder erhöhter DNA-Schädigung kann die klassische ICSI an ihre Grenzen stoßen. Denn äußerlich gesunde Spermien können genetisch beschädigt sein. Die PICSI®-Methode (Physiologische intracytoplasmatische Spermieninjektion) geht einen Schritt weiter.
Hier erfolgt die Auswahl der Spermien nicht nur nach dem Aussehen (Morphologie), sondern nach ihrem biochemischen Reifegrad. Reife Spermien besitzen Rezeptoren für Hyaluronsäure, einen natürlichen Bestandteil der Eizellhülle. Bei PICSI werden speziell beschichtete Schalen verwendet, an denen nur die reifen, intakten Spermien haften bleiben – unreife schwimmen weiter.
Diese selektierten Spermien werden anschließend noch einmal morphologisch beurteilt. Studien zeigen, dass mit der PICSI-Methode Spermien mit geringerer DNA-Schädigung verwendet werden – was die Chancen auf eine erfolgreiche Befruchtung und eine gesunde Schwangerschaft verbessern kann.
Kryokonservierung von Spermien aus dem Ejakulat
Die Kryokonservierung von Spermien ist ein bewährtes Verfahren zur Fruchtbarkeitserhaltung. Dabei werden Samenzellen bei -196 °C in flüssigem Stickstoff eingefroren und dauerhaft gelagert. Die Spermien bleiben unter diesen Bedingungen über viele Jahre hinweg befruchtungsfähig.
Ein Samenzelldepot ist besonders sinnvoll:
- bei Abgabeschwierigkeiten
- bei niedriger Spermienkonzentration
- vor Chemo- oder Strahlentherapien
- bei bestimmten Operationen im Beckenbereich
Auch bei Diagnosen wie Hodenkrebs, Leukämie oder Lymphomen ist eine vorsorgliche Konservierung oft ratsam, da die Fruchtbarkeit schon vor Beginn der Therapie eingeschränkt sein kann. Sollte nach überstandener Behandlung keine eigene Spermienproduktion mehr stattfinden, steht das eingefrorene Material für eine spätere künstliche Befruchtung zur Verfügung.
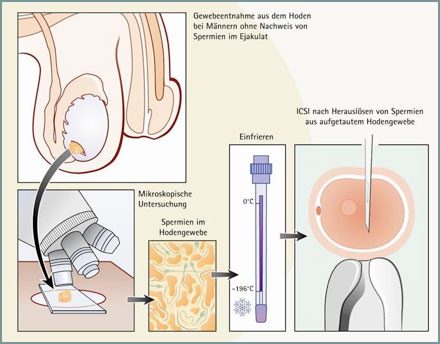
Azoospermie und TESE/MESA – Spermiengewinnung aus dem Hodengewebe
Wenn im Ejakulat keine Spermien nachweisbar sind (Azoospermie), kann unter bestimmten Voraussetzungen dennoch eine Kinderwunschbehandlung möglich sein. Die bewährte Methode TESE (testikuläre Spermienextraktion) ermöglicht es, Spermien direkt aus dem Hodengewebe zu gewinnen.
Bei einem ambulanten Eingriff unter Narkose werden kleinste Gewebeproben aus den Hoden entnommen, sofort analysiert und – bei Nachweis befruchtungsfähiger Spermien – tiefgefroren. Diese Technik wird seit vielen Jahren erfolgreich eingesetzt. Die Erfolgswahrscheinlichkeit hängt dabei wesentlich davon ab, ob im entnommenen Gewebe ausreichend intakte Spermien vorhanden sind.
Die konservierten Zellen können später für eine ICSI-Behandlung verwendet werden – und so auch bei schwerer männlicher Unfruchtbarkeit den Weg zum Wunschkind ermöglichen.